Mammographie-Screening Update Stand März 2022. Neue Evaluationsergebnisse liegen vor und eine Ausdehnung der Altersgrenzen wird diskutiert.
Das nationale Mammographie-Screening-Programm
Seit 2005 gibt es in Deutschland das nationale Mammographie-Screening Programm (MSP). Jede Frau im Alter von 50 bis 69 Jahren hat alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung im Rahmen des MSP. Die Hälfte dieser Frauen erhält jährlich eine Einladung. Im Jahr 2019 waren dies in Deutschland 5,7 Millionen Frauen, 2,9 Millionen haben am MSP teilgenommen.
Ergebnisse des Screenings – Stand 2019
Zum MSP gibt es regelmäßig Berichte zur Evaluation und Qualitätssicherung, die über die Website des MSP veröffentlicht werden.
Demnach sind die Ergebnisse des Programms seit mehreren Jahren gleichbleibend. Die Teilnahmerate liegt konstant bei etwa 50 %. Die genutzten Kriterien der Qualitätssicherung werden weitgehend erfüllt. Ausnahme ist die Teilnahmerate. Sie sollte mindestens 70% erreichen, um einen Nutzen des Screenings auf Bevölkerungsebene nachweisen zu können.
Die Entscheidungshilfe des Gemeinsamen Bundesausschusses (GB-A) für die individuelle Risikoabwägung wurde vom Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) / www.gesundheitsinformation.de entwickelt. Die Informationsbroschüre soll den Frauen eine informierte Entscheidung ermöglichen, ob sie am MSP teilnehmen möchten oder nicht. Die Entscheidungshilfe stellt das Nutzen-Schaden Verhältnis aus der Perspektive der einzelnen Frau dar. Grundlage sind große randomisiert-kontrollierte Studien und systematische Übersichtsarbeiten. Dennoch sind die Daten für Deutschland oft Schätzwerte und basieren auf Hochrechnungen. Die Entscheidungshilfe sollte allen Frauen vor Teilnahme an einer Mammographie-Screening-Untersuchung vorgelegt werden. Es besteht die Möglichkeit ein persönliches Informationsgespräch zur Klärung offener Fragen in Anspruch zu nehmen. Kurz zusammengefasst stellt sich das Nutzen-Schaden Verhältnis folgendermaßen dar:

Ausweitung der Altersgrenzen
Seit März 2021 empfiehlt die europäische Brustkrebsleitlinie der EU-Kommission auch Frauen im Alter von 45 bis 49 sowie zwischen 70 und 74 Jahren die Teilnahme an einem qualitätsgesicherten Mammographie-Screening anzubieten. In Deutschland entscheidet der G-BA über eine Anpassung der Altersgrenzen beim Mammographie-Screening. Der G-BA hat das IQWiG beauftragt, die wissenschaftliche Datenlage auszuwerten. Ende Februar 2022 hat das IQWiG seinen Vorbericht zur Kommentierung veröffentlicht.
Der Vorbericht des IQWiG sieht lediglich einen Anhaltspunkt für einen Nutzen der Ausweitung des MSP auf die Altersgruppe 45 bis 49 Jahre, jedoch keinen Anhaltspunkt für einen Nutzen oder Schaden für die Altersgruppe 70 bis 75. Insgesamt ist die Datenlage schlecht, für ältere Frauen fehlen aussagekräftige Studien. Insbesondere zu Fragen der Lebensqualität und unerwünschten Nebeneffekten des Screenings können keine wissenschaftsfundierten Aussagen gemacht werden. Jährliches Screening bringt mehr Schaden als Nutzen durch falsch-positive Befunde und Überdiagnosen als Screening alle 2 Jahre.
Ob die Ausdehnung des mehrjährigen Mammografie-Screenings einschließlich Folgediagnostik auf weitere Altersgruppen strahlenschutzrechtlich zulässig ist, wird aktuell durch das Bundesministerium für Umwelt, Naturschutz und nukleare Sicherheit (BMU) bewertet.
Im Folgenden werden einige wesentliche Ergebnisse des IQWiG Berichts zusammengefasst.
Frauen im Alter 45 bis 49 Jahre
Gesamtmortalität und Brustkrebsmortalität
Der IQWiG Vorbericht findet keinen Anhaltspunkt für einen Nutzen oder Schaden des Mammographie-Screenings auf die Gesamtmortalität. Zur Sterblichkeit an Brustkrebs sieht das IQWiG lediglich einen Anhaltspunkt für einen Nutzen des Mammografie-Screenings, jedoch keinen Hinweis und schon gar keinen Beleg (wissenschaftlicher Beweis). Unter Nutzen wird hier Effekt bzw. Wirksamkeit auf die Brustkrebsmortalität verstanden.

Mastektomien
Der IQWiG Vorbericht untersucht auch die Fragestellung, ob das Screening dazu führt, dass weniger eingreifende Behandlungen durchgeführt werden. Ausgewertet werden Operationen an der Brust über einen Zeitraum von 7 Jahren nach Beginn des früheren Screenings. Demnach nimmt die Anzahl der Operationen insgesamt in der Screeninggruppe statistisch signifikant zu, im Vergleich zur Kontrollgruppe um 33% (Relativprozent). Dabei konnte keine Verminderung von Mastektomien beobachtet werden. Die höhere Anzahl Operationen in der Screeninggruppe führt somit nicht zu einer reduzierten absoluten Rate an Mastektomien.
Somit gibt es keine erkennbar geringere Invasivität der operativen Eingriffe.
Konsequenzen aus falsch-positiven Screeningbefunden
Der IQWiG Vorbericht findet einen Hinweis auf einen Schaden des Mammografie-Screenings bei Absenkung der Altersgrenze von 50 auf 45 Jahre durch falsch-positive Screeningbefunde.
Der Anteil der Frauen in der 1. Screeningrunde bzw. im 1. Jahr, bei denen eine Biopsie nur durch das falsch-positive Ergebnis im Screening notwendig geworden war, reichte je nach Studie von 0,16 % bis 3,4 %. Der Anteil der Frauen, bei denen eine Operation nur durch das falsch-positive Ergebnis notwendig wurde, lag bei etwa 0,27 %. In den nachfolgenden Screeningrunden bzw. Jahren lagen die Anteile von Biopsien und Operationen aufgrund falsch-positiver Befunde etwas niedriger.
Das Absenken der Altersgrenze führt somit zu einer Zunahme von operativen Eingriffen infolge falsch positiver Befunde.
Überdiagnosen
Der IQWiG Vorbericht findet Überdiagnosen bezogen auf die zum Screening eingeladenen Frauen zwischen 0,01 % bis 0,41 % (absolute Häufigkeit), bezogen auf die Frauen mit Brustkrebsdiagnose während der Screeningphase von 2,63 % bis 31,61 % (relative Zunahme). Nach der invasiven Diagnostik zur Diagnosesicherung erfolgt bei nahezu allen Brustkrebsdiagnosen eine medikamentöse, operative und/oder Strahlentherapie.
Somit führen Überdiagnosen zu mehr Brustkrebsbehandlungen bei Frauen dieser Altersgruppe.
Unerwünschte Ereignisse
Das IQWiG versteht darunter vor allem unerwünschte Ereignisse bei Überdiagnostik. Diese entstehen durch nachfolgende Therapien, z. B. Infektions- und Narkoserisiken von Operationen sowie Nebenwirkungen von Chemo-, Radio- und / oder hormonellen Therapie. Zu diesem Endpunkt findet der IQWiG Vorbericht jedoch keine nutzbaren Daten.
Gesundheitsbezogenen Lebensqualität
Auch zu diesem Endpunkt findet das IQWiG keine nutzbaren Daten.
 Altersgruppe ab 70 Jahre
Altersgruppe ab 70 Jahre
Gesamtmortalität und Brustkrebsmortalität
Der IQWiG Vorbericht findet weder für die Gesamtmortalität noch für die Brustkrebsmortalität einen Anhaltspunkt für einen Nutzen oder Schaden bei Anhebung der Altersgrenze für das MSP von 69 auf 74 Jahre.
Mastektomien
Das IQWiG findet zu diesem Endpunkt keine verwertbaren Daten. Die Behauptung, dass Screening zu weniger eingreifenden Behandlungen führt, kann daher nicht mit wissenschaftlichen Daten gestützt werden.
Konsequenzen aus falsch-positiven Screeningbefunden
Wie auch für alle anderen Altersgruppen mit Mammographie-Screening findet das IQWiG trotz der limitierten Studienlage Anhaltspunkte für einen Schaden des Screenings bei Anhebung der Altersgrenzen durch falsch-positive Befunde sowie Überdiagnosen und Übertherapien.
Auch für die Altersgruppe ab 70 Jahre fehlen Studiendaten zu anderen unerwünschten Ereignissen sowie zur gesundheitsbezogenen Lebensqualität.
Nutzen-Schaden-Abwägung
Das IQWiG betont neuerlich in seinem Vorbericht, dass jedes Screening schadet. Schaden entsteht durch falsche Screeningbefunde und Überdiagnosen. Ein Screening wäre nur gerechtfertigt, wenn der Schaden durch den Nutzen mehr als aufgewogen würde. Bei der Nutzen-Schaden-Abwägung ist darüber hinaus zu berücksichtigen, dass die Ergebnisse für die verschiedenen Endpunkte unterschiedlich gewichtet werden müssten.
Insgesamt sieht der IQWiG Vorbericht keinen Anhaltspunkt für einen Nutzen oder Schaden einer Anhebung der Altersgrenze.
(Miss-)verständliche Kommunikation
Weiterhin wird zum Mammographie-Screening in einer verzerrten und irreführenden Weise kommuniziert. Wir haben sowohl vom Netzwerk Evidenzbasierte Medizin als auch vom Arbeitskreis Frauengesundheit e.V. mehrfach gefordert, darauf zu verzichten die relative (bezogen auf die Gruppe der Personen mit einer Krebsdiagnose) Stadienverteilung bei Diagnose von Brustkrebs als Beleg für den Nutzen des MSP zu präsentieren. Relativ mehr Frühdiagnosen und die damit verbundenen besseren Überlebensraten taugen nicht als wissenschaftlicher Beweis für einen möglichen Nutzen von Krebsfrüherkennungsprogrammen.
Odette Wegwarth hat am Max-Planck-Institut für Bildungsforschung in Berlin eine Grafik entwickelt, um den Trugschluss von 5-Jahres Überlebensraten bei Screening auf Krebs zu illustrieren (siehe Grafik).
Im Beispiel wird angenommen, dass ohne Screening bei einer bestimmten fiktiven Krebserkrankung die 5-Jahres Überlebensrate 68% beträgt.
Mit Screening werden in diesem Beispiel doppelt so viele Tumore diagnostiziert. Bei den zusätzlichen Diagnosen handelt es sich um nicht, oder langsam, progressive Tumore, sodass von diesen Menschen nach 5-Jahren alle noch am Leben sind. Die 5-Jahres Überlebensrate verbessert sich rein rechnerisch auf 84%. Dennoch versterben genauso viele Menschen an dem Tumor wie im Falle ohne Screening.
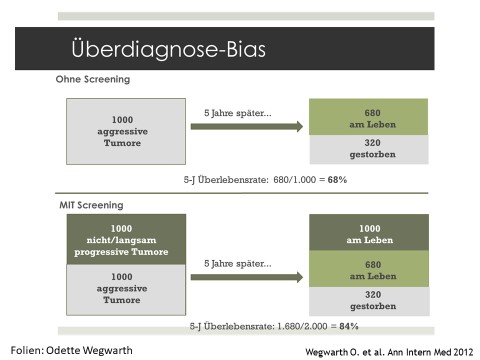
Das Beispiel zeigt die Irreführung durch 5-Jahres Überlebensraten. Ähnliches gilt auch für 10-Jahres Überlebensraten.
Nutzen hängt vom Gesundheitszustand ab
Schon vor 15 Jahren haben australische Wissenschaftlerinnen darauf hingewiesen, dass der Nutzen von Mammographie-Screening erheblich vom Gesundheitszustand der Frauen abhängt (Barratt A et al. BMJ 2005). Tabelle 1 zeigt Ergebnisse dieser Studie, wie sie bei Adaptation für Frauen in Deutschland im Alter zwischen 70 und 80 Jahren aussehen könnten. Die Daten sind Schätzwerte, da entsprechende Erhebungen zum Zusammenhang von subjektiv bewertetem Gesundheitszustand und Sterberaten in dieser Form für Frauen in Deutschland nicht vorliegen. Entscheidend dabei ist jedoch das Verhältnis zwischen Gesamtmortalität und den Sterberaten an Brustkrebs.

Brustkrebs ist bei Frauen die häufigste einzelne Krebserkrankung. Dennoch ist die Wahrscheinlichkeit sehr viel höher an einer anderen Krebserkrankung oder einer Herz-Kreislauferkrankung zu versterben. Nach Angaben des Statistischen Bundesamtes sind im Jahr 2017 in Deutschland von je 1000 verstorbenen Frauen etwa 220 an einer bösartigen Neubildung verstorben, davon 39 an Brustkrebs, etwa 400 verstarben an Krankheiten des Kreislaufsystems.
Lebenserwartung ist relevant
Eine US-amerikanische Gruppe von Wissenschaftlerinnen hat den Einfluss von Alter und Begleiterkrankungen auf den möglichen Nutzen von Mammographie-Screening untersucht (Demb J et al. JNCI 2020).
Ausgewertet wurden Krankenkassendaten für einen Zeitraum von 10 Jahren von 222.088 Frauen, die im Alter zwischen 66 und 94 Jahren mindestens eine Screening-Mammographie erhalten hatten. Der Charlson Comorbidity Index (CCI, von 0 bis ≥2) wurde zur Bewertung des Mortalitätsrisikos durch Begleiterkrankungen genutzt.
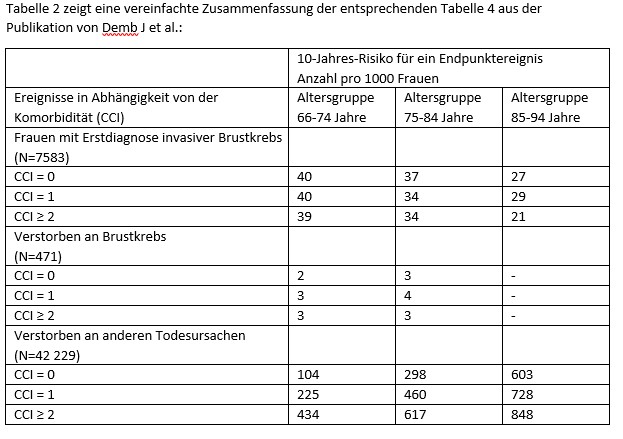
Tabelle 2 zeigt, dass die Häufigkeit von invasivem Brustkrebs in der Tendenz mit dem Alter abnimmt, jedoch kaum durch Komorbidität beeinflusst wird. Die Gesamtsterblichkeit beträgt in der jüngeren Altersgruppe zwischen 10% und 40% während der 10 Jahre Beobachtungszeit, hingegen sind es in der Altersgruppe ab 85 Jahre zwischen 60% und 85%. Tod am erstmals diagnostizierten Brustkrebs ist dabei sehr selten, weniger als 0,2% bis 0,4% der Frauen versterben in einem Zeitraum von 10 Jahren daran. Deutlich ist die starke Abhängigkeit der Gesamtmortalität vom Alter und der Komorbidität.
Bei älteren Menschen wird besonders deutlich, wie wichtig es ist, eine begrenzte Lebenserwartung bei Früherkennungsuntersuchungen zu berücksichtigen.
Informiertes Entscheiden handlungsleitend
Eine Entscheidungshilfe zum Screening auf Brustkrebs mit der Mammographie wird im Rahmen der organisierten Früherkennungsprogramme auf der Website des GB-A oder über das IQWiG (www.gesundheitsinformation.de) zur Verfügung gestellt. Die Broschüren sind evidenzbasiert in Bezug auf Inhalte und Präsentation der Informationen. Bisher beschränken sich diese Entscheidungshilfen jedoch auf die Zielgruppen des organisierten Screenings. Auch sind vergleichende Angaben zur Wahrscheinlichkeit für andere konkurrierende Krebserkrankungen, Komorbidität oder konkurrierende Todesursachen nicht Inhalt der offiziellen Entscheidungshilfe.
Fazit: Wenn ältere Menschen über Krebsfrüherkennungsuntersuchungen aufgeklärt werden wollen, so müssten die Informationsmaterialien und Aufklärungsgespräche über Nutzen und Schaden grundsätzlich die restliche Lebenserwartung sowie die individuelle Komorbidität berücksichtigen. Nur auf diese Weise ist eine realistische Einschätzung der möglichen Vor- und Nachteile für das persönliche Leben möglich.
Fehlende Daten und offene Fragen
Weiterhin fehlen für das deutsche MSP Ergebnisse zum Risiko für falsch-positive Befunde und unnötige Behandlungen über 10 Jahre bzw. die gesamte Lebensspanne mit Mammographie-Screening (10 Screening-Mammographien zwischen 50 bis 69 Jahre. Auch in der offiziellen Broschüre des GB-A bzw. IQWiG werden solche Zahlen bisher nicht auf der Schadenseite dem möglichen Nutzen gegenübergestellt.
Weiterhin fehlen aussagekräftige Studien zu Nebenwirkungen und Lebensqualität für jüngere und ältere Frauen und insbesondere für die große Mehrheit von Frauen, die keinen Nutzen durch das Screening haben. Auch indirekte Kosten wären zu berücksichtigen (Personal-, Zeit-Aufwand / Ressourcen, Arbeitsausfall / Krankenstand, psychologische Betreuung).
Ebenso steht eine Qualitätssicherung der Informationsprozesse in den Arztpraxen und Mammographie-Screeningzentren aus.
Anmerkungen zu diesem Manuskript:
Weitere Artikel zum Thema Mammographie-Screening finden sich auf der Website des Arbeitskreises Frauengesundheit in Medizin, Psychotherapie und Gesellschaft (AKF) e.V. Teile des vorliegenden Textes sind aus diesen früheren Publikationen von Ingrid Mühlhauser überarbeitet übernommen.
Autorin: Prof. Dr. med. Ingrid Mühlhauser
1996 Professur für Gesundheitswissenschaften an der Universität Hamburg (seit 2019 im Ruhestand);
2015 bis 2017 Vorsitzende des Deutschen Netzwerks Evidenzbasierte Medizin e.V.
Fachärztin für Innere Medizin und Endokrinologie.
Seit 2017 Vorsitzende des Arbeitskreises Frauengesundheit (AKF) e.V.
Email: ingrid.muehlhauser@uni-hamburg.de
Artikel im pdf-Format.